
パソコンやタブレット、スマホなどのデジタルデバイスが浸透し、便利な生活を手に入れた私たち。
その一方で、近くのものを見続ける「近業」が増え、人類史上もっとも目の負担が大きい“超”近視時代が到来したと
言われています。
実際、近視人口は世界的に増えており、2050 年には世界人口の半分が近視になるという予測も*1。
こうした生活環境の変化に大きな影響を受けるのが、心身ともに成長期にあたる子どもたち。
特に、昨今のコロナ禍で「おうち時間」が増えたのと並行して、子どもの近視も増えてきました。
その原因として考えられるのは、屋外活動が減ったこと、スマホやゲームなどの“近業時間” が増えたことなどです。
本来、近視の原因となる「目の長さ」は、体の成長と共に成人になるまでゆるやかに伸びていくものなのですが、
これが正常な成長以上に伸びてしまっている子どもが増えており、21 年の調査では小学6 年生の平均で、すでに成人と
ほぼ同じ長さに達していることがわかってきました*2。
「少しくらい視力が落ちても、不便じゃないから平気」と思うかもしれません。
けれど、近視は発症年齢が低いほど進行しやすく、強度の近視になると、将来深刻な目の病気を招きかねません。
長く目の健康を保つために、子どもも大人もみんなで目を守る意識をもつことが大切なのです。
*1 強度近視の世界的有病率2000年~2050年Ophthalmology.123:1036-1042,2016
*2 21年に文部科学省が実施した「近視実態調査」によると、小学6年生男子の平均は24.22mmと、成人の平均24.21mmとほぼ同じ長さに達していました。

神部 友香先生
埼玉県立小児医療センター 眼科科長
日本眼科学会専門医。03年福島県立医科大学卒業。順天堂大学眼科を経て、09年より埼玉県立小児医療センターに勤務。
小児眼科一般の診断治療のほか、斜視・弱視などの小児眼科疾患の治療、精神発育遅滞のある障害児の診察・治療にも力を入れている。
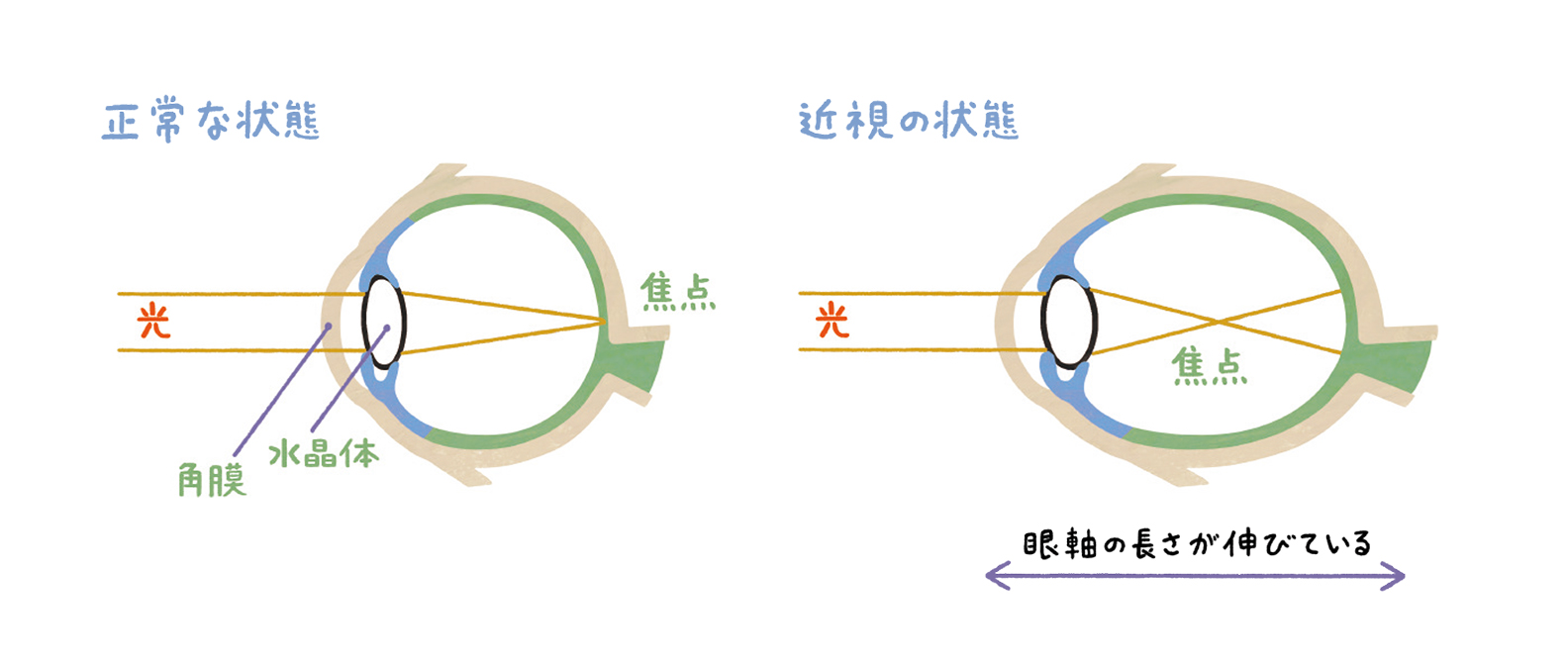
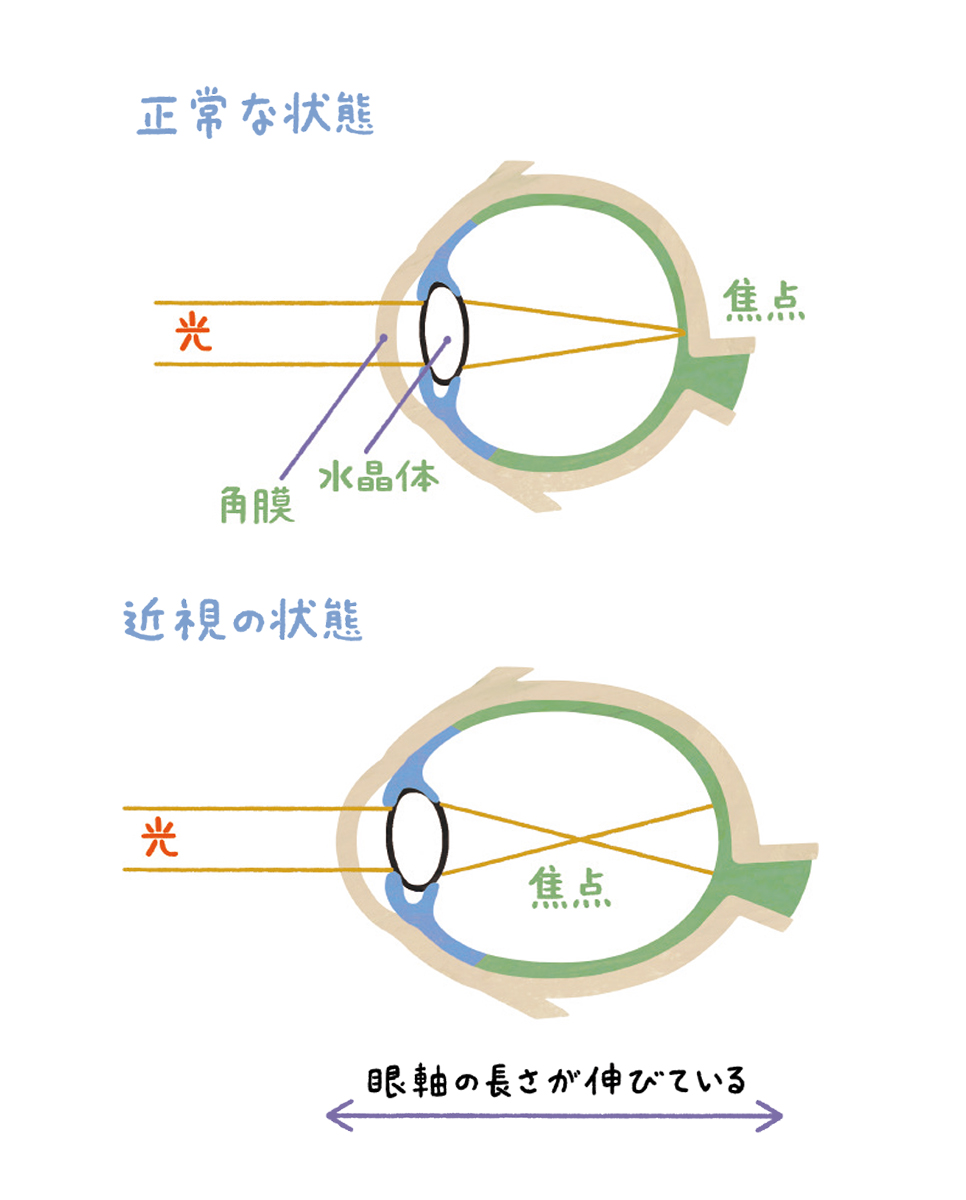
多くの近視は「目の長さが伸びること」で起こる?
多くの近視の原因は、「目の長さが伸びること」、つまり本来丸い眼球が前後に伸びることにあります。
私たちの目は、光が入ると角膜や水晶体を通って屈折し、目の奥にある網膜で焦点を結ぶことで、物体を認識します。
しかし、近くのものを長時間見続けると、ピントを合わせるために目の奥行き(=眼軸)が後ろに伸びて、
楕円形に変形してしまう。すると、網膜上でのピントがずれるため、遠くのものが見えなくなるのです。
眼軸が伸びると視力低下だけでなく、網膜や視神経に負担がかかり、さまざまな目の病気を引き起こします。
また、眼軸の成長は18 歳ごろまでに止まりますが、基本的に一度伸びた眼軸は戻らないため、近視を回復させることはできません。
要因は遺伝と環境。アジア人は近視になりやすい?
近視の要因と考えられるのが、「遺伝」と「環境」です。
実際に、親が近視だと近視になりやすく、両親が近視の場合はさらにその可能性が高まることが知られています。
また、日本人を含むアジア人は、遺伝的要素や生活環境から眼軸が伸びやすいと言われており、近年ではアジアの中高生の7~ 8 割が近視という報告もあります。
一方で、生活環境面での要因は、近い距離でものを見続ける「近業」が増えたことと、屋外活動が減ったことがあげられます。
昨今では、日光には目の奥でドーパミンという物質を放出させて、眼軸の伸びを抑える働きがあることがわかっており、世界中で子どもの“外遊び” の重要性が見直されています。
6~8歳で近視になる子どもが増えている?
大人のみなさんは、小学校高学年から視力が落ち始めたという方が多いかもしれません。しかし、昨今では
近視発症の低年齢化が進み、低学年(6~8 歳)で近視になる子どもが増えています。
文部科学省の調査(21年度)によると、裸眼視力1.0 未満の割合は小学1 年生で約4人に1人、小学3年生で
約3人に1人。約40年前に比べて、小学生で2.1倍、中学生で1.7倍、高校生で1.3 倍*1となり、年々悪化の一途をたどっています。さらに、6~8歳は特に環境の影響を受けやすいことも明らかに。
この時期に近業が増えると、眼軸の伸びが過度に進む恐れがあるため注意が必要です。
同時に6~8 歳は、ほとんど目の見えない新生児期から少しずつ視力が上がり、成人レベルに達する「視力発達の完成期」でもあります*2。この時期までに注意すべきことは、何らかの異常で視力の発達や完成が妨げられる「弱視」*3。弱視を見逃すと生涯にわたり低視力が続く可能性がありますから、乳幼児健診や定期検診を受けて、早期発見・治療することが大事です。
あわせてまわりの大人は、子どものデジタルデバイスの使用時間や視聴距離をチェックし、特に乳幼児期には目の位置がずれている、顔を傾けてものを見ている、目が白いなど、目の様子に異常がないかを見守ってあげてください。
*1 文部科学省「学校保健統計調査2021」。調査開始時(1979 年)との比較。
*2新生児の目はほとんど見えず、2 歳で0.5、4 ~ 5 歳で1.0、6~8 歳で成人レベルの視力に到達します。
*3 弱視の原因は、屈折異常(強い遠視、近視、乱視)や目の位置がずれる斜視など。
早期発見・治療で6 歳までに矯正視力1.0まで伸ばすことが大事。
低年齢から近視が進むと、大人の目の病気リスクも上がる?
低年齢から近視が進行し、特に度数の強い「強度近視」(眼軸26.5mm以上)に達すると、成人後に失明につながる目の病気のリスクが高まります。
理由は、眼軸が伸びることで目の奥の網膜や視神経に負担がかかるから。主な疾患として、視野が狭まる緑内障、網膜はく離、黄斑変性、後部ぶどう腫*1 などが挙げられます。
特に、発症年齢が低いほど近視の進行は早まりますから、幼少期に近視を発症・進行させないことが重要です。
一方で、「大人になれば眼軸の伸びは止まるから大丈夫」というわけではありません。
近年の研究では、20 代以降でも眼軸が伸び続ける場合があることがわかっており、一部の人では50 代をすぎても近視が進むケースも報告されています。
また、老化に伴い緑内障や黄斑症、水晶体が濁る白内障などの疾患リスクも増えてきます。
これらの病気は自覚症状に乏しいことも多いため、40歳を過ぎたら定期的に眼底検査を受けるようにしましょう。
*1 黄斑変性…加齢による網膜中心部・黄斑の障害。
後部ぶどう腫…眼軸長が伸びて眼球壁の外側に突出すること。
近視予防は「30ルール」と「屋外活動」?
近視の発症・進行予防のためのおすすめの方法が、「30 ルール」です。
デジタルデバイスを使うときは、視距離を30 cm 以上離し、30分使用したら30 秒画面から目を離して、30m ほど遠くを見て目を休める(30 回瞬きでもOK)。
同時にデジタルデバイスの光は目に対する刺激が強く、網膜の病気や就寝前は不眠の原因にもなりますから、就寝1時間前からは使用を控えましょう。
また前述のように日光浴も効果的ですから、お子さんにはぜひ外でたくさん遊ばせてあげてください。
実際に台湾や中国では、国をあげて1日2 時間ほどの屋外授業に取り組んでおり、近視の予防効果が確認されています。時間と明るさの目安は1日2 時間、1000 -3000ルクス以上。日陰や冬曇りの屋外でも十分に効果があります。

近視治療の最前線は?
近年では、子どもを中心に近視の進行を抑えるための選択肢も増えてきました。
たとえば、就寝時に専用のハードコンタクトレンズを装着し、角膜のカーブを変えて視力を矯正する「オルソケラトロジー」。
強度近視の人や子どもにも扱いやすい「多焦点ソフトコンタクトレンズ」や、眼軸の伸びを抑える目薬を使った「低濃度アトロピン点眼」もあります。
ただしいずれも保険外診療のため、まずは眼科医とよく相談することをおすすめします。
成人向けでは、「屈折矯正手術」として、レーザーで角膜を削るレーシックや眼の中にレンズをいれるICL
(眼内コンタクトレンズ)も普及していますが、やはり近視対策の基本はメガネやコンタクトでの矯正です。
すでに使用している方も多いと思いますが、目の健康を維持するためには定期的に眼科を受診し、矯正度数*1 が合っているかをチェックすることが大事です。
*1 大人の近視の強さは、屈折度数( 単位はジオプトリ(D)) で3 分類されます。
弱度は- 0.5 D 以上~-3.0 D未満、中等度は-3.0 D以上~ – 6.0 D未満、強度近視は- 6.0 D以上。
コンタクトは商品外箱に度数が表記されています。自分の近視の程度を把握して、視力低下を防ぎましょう。
インタビュー実施日|2023年8月10日
取材・執筆協力|渡辺満樹子
イラスト|中山信一

